Вы знали, что пациенты сами уничтожают результаты операций по пересадке органов, а СМИ косвенно мешают спасению людей? Чтобы обсудить эти вопросы и поговорить о других аспектах трансплантологии, мы встретились с анестезиологом-реаниматологом и главным внештатным областным трансплантологом Ростиславом Лавринюком.
О том, как попал в профессию
Когда я начинал врачебную практику, профессия трансплантолога у нас в республике, как и вообще в мире, была не очень распространена. Я пришёл в эту профессию отчасти благодаря удаче, отчасти благодаря стремлению узнать больше.
Первая операция была проведена в Бресте 19 мая 2011 года — трансплантация почки. Всё закончилось успешно. Кончено, было волнительно, мы бригадой буквально жили в отделении двое суток.
О настоящей логистике
Купить вертолёт для доставки органов не тяжело. Другое дело, сколько денег нужно на обслуживание. На данный момент у нас в республике нет авиационного средства, которое было бы настоящим санитарным транспортом.
Есть идеи и разработки о применении квадрокоптеров в процессе доставки органов. Но тут дело уже не в деньгах, а в надёжности. Вдобавок, важна будет и скорость. При работе с сердцем оптимально, чтобы от прекращения сердцебиения у донора к моменту, когда оно начнёт функционировать у реципиента (получатель органа — прим. natatnik.by), прошло не более 4 часов. Это и есть логистика.
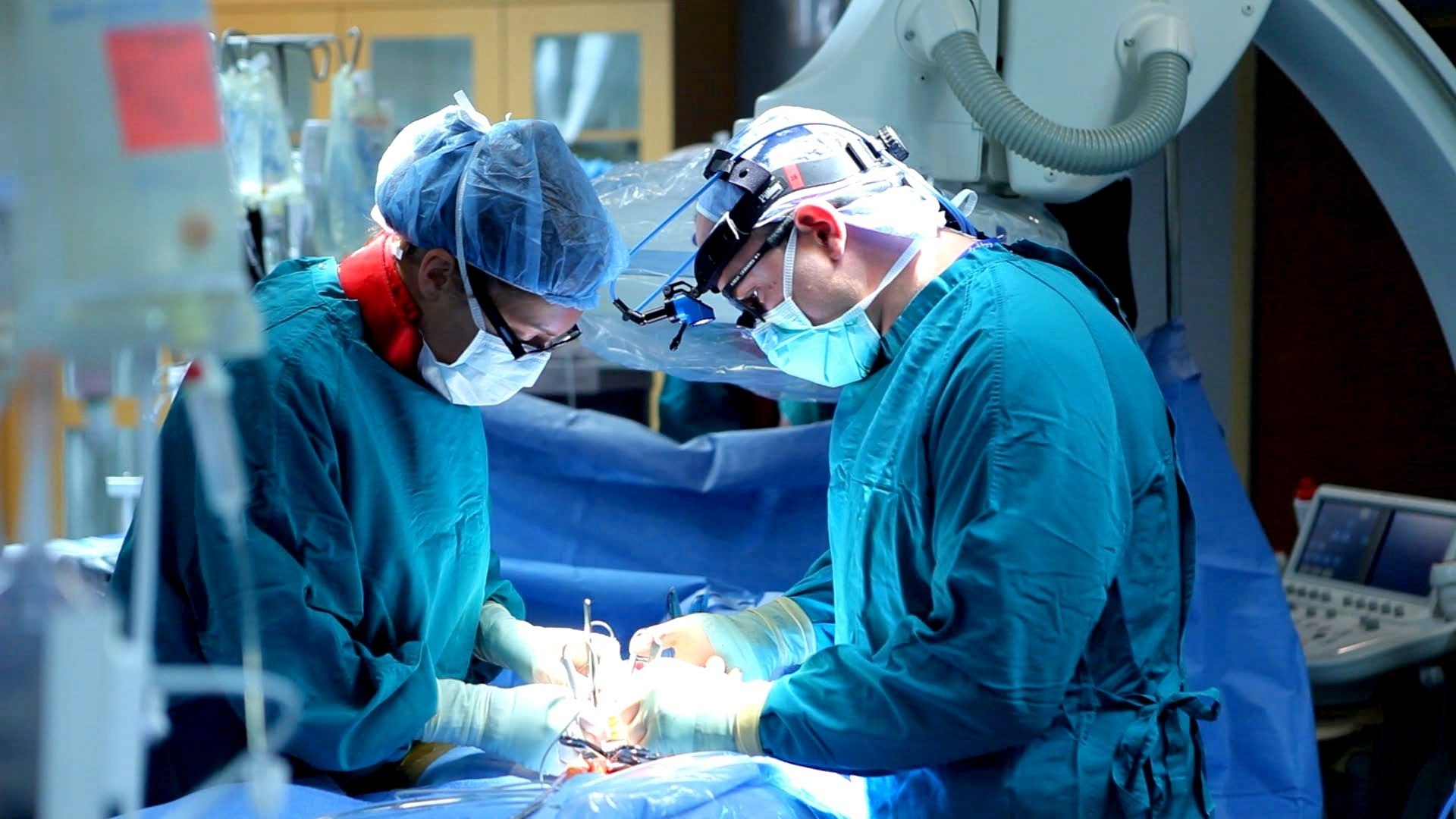
Как проходят операции
Операция – «пан или пропал». Когда одна бригада хирургов заканчивает работу с донорским сердцем, другая бригада начинает оперировать реципиента. И если что-то не получиться – спасение только в механическом сердце. Оно будет работать и ждать сутки или двое. И всё это время нужно искать новое сердце.
Бывают мультиорганные заборы. Предположим, забор органов осуществляется в Бресте, одна почка отправляется в Витебск, другая – в Гродно, печень и сердце — в Минск. Службы транспортировки всех областей должны работать синхронно и обеспечить доставку органа в кратчайшие сроки. Разъезжаются, как веер.
Реципиенты после операции на грани порогового иммунитета, ведь ещё до операции мы подавляем их иммунитет настолько, чтобы организм не отторг орган и не убил этот организм.
Донор может умереть – и программа по пересадке закрывается. У донора могут найти гепатит или ВИЧ – и программа по пересадке закрывается. Любая мелочь может остановить «машину» по пересадке.
Об иммунитете
Банальная невылеченная ангина может привести к заболеванию почек, которое может довести до диализа. Чем раньше вы диагностируете проблему, тем выше шанс решить все вопросы без гемодиализа (очищение крови через аппарат «искусственная почка» — прим. natatnik.by) и операции.
Сейчас реципиенты погибают не от хирургических осложнений, в настоящий момент техника операций доведена до совершенства. Гораздо опаснее послеоперационный период, когда приходится бороться с иммунитетом человека, пытаясь с одной стороны подавить его, чтобы избежать отторжения органа, а с другой стороны – не потерять пациента от инфекций, которым он становиться подвержен, находясь в иммунодефицитном состоянии. Иммунология сейчас – это одно из ведущих направлений, наряду с генетикой. Технические подходы уже понятны, революции там ждать не приходится, как мне кажется. А вот иммунология и рациональное использование иммуносупрессивных препаратов требуют непрерывного совершенствования.
Об органах
Себестоимость операции в среднем около 10 тысяч долларов. Самые дорогие – печень и лёгкие. Эти операции стоят порядка 15 тысяч. Почка – 6-8 тысяч долларов, эта операция самая малозатратная, но самая востребованная. Иностранный гражданин платит гораздо больше, за печень или сердце – около 100-120 тысяч долларов, а для беларусов операция бесплатна. Поток иностранцев очень большой, мы многим отказываем, поскольку есть лимиты. Иностранцы получают орган тогда, когда он не подходит нашим пациентам.
Ни в какой стране мира не платят донору за органы. Органы и ткани не продаются. Если кто-то «продал почку» — уголовный теневой бизнес.
Для пересадки используются только человеческие органы. Им нет альтернативы. Конечно, были исследования: свиньи ведь подходят по генотипу. Но это совершенно другой уровень риска.
Один донор может спасти 7-8 жизней: две почки, два лёгких, печень, сердце, поджелудочная железа, а ещё кожа и роговицы глаз.
Пока нет методик по экстренной пересадке костного мозга для больных лейкозом. Его нужно сразу использовать, а ведь необходимо ещё и провести исследования. Обычно, по органам есть 6 подпунктов, по которым идёт их подбор для реципиентов, а для костного мозга – от 18 до 26. При этом мы ведь подавляем иммунитет реципиентам, а у людей с лейкозом он уже и так сам по себе подавлен. Они уже почти без иммунитета. Любое несовпадение по этим 18-ти пунктам – и человек умирает. Плановые операции проводятся, конечно, но не экстренные: для них нужна мировая база доноров. Мы не дошли до этого уровня логистики.
О трудностях в работе
Самое сложное для меня – это разговор с родственниками доноров. Отношение к донорству органов, мягко говоря, негативное. Люди читают статьи в интернете, смотрят ток-шоу: торговля органами, чудесные выздоровления, самостоятельные выходы из комы. Тяжело принять, что после смерти мозга больше ничего нет. Мало кто думает, что ему самому однажды может понадобиться орган.
В целях безопасности родственникам донора не даётся информация о реципиенте. Чтобы потом не было угроз, преследования, шантажа. В мире уже были подобные прецеденты.
Был случай, когда семья донора насмотрелась программ по телевизору о торговле органами. Сыновья и муж давали согласие на донорство мамы, но только при условии общения с реципиентом. Мы договорились с врачами, чтобы звонок был по громкой связи. Без имён, фамилий, адресов. Только после разговора родственники согласились. Реципиенту было очень трудно, вызывали психолога. 
Родственники реципиентов просто надеются, что всё будет хорошо. Пересадка – это операция отчаяния, ведь больше ничего не может помочь. Трансплантация – это когда все остальные методы уже бессильны.
Бывает, что спрашиваешь человека «зачем тебе операция?», а он отвечает «ну, мне сказали, что надо, я и пошёл». Такой человек не готов к трансплантации. Он не понимает ответственности. После операции люди пожизненно должны принимать препараты и обследоваться. Лекарства, кстати, даются им бесплатно. А люди забывают или отказываются принимать их. А то и хуже – пьют. Проходит пару дней запоя, и орган начинает отторгаться, человек снова в больнице, а после ещё и жалобы пишут, что плохо лечили.
Об эмоциях
Реципиенту часто нужен психолог. По исследованиям, которые мы проводили с кафедрой психологии БрГУ им. Пушкина, в Брестской области у людей, находящихся на гемодиализе, от 7% до 11% — суицидальные настроения. Они приходят на гемодиализ и не видят будущего. Они ждут, когда умрут. А после трансплантации мыслей о суициде уже нет.
Мне запомнились слова одного нашего пациента: «Находясь на гемодиализе, я планировал свою жизнь на дни, а после операции – на годы».
Ты с радостью смотришь, как меняется жизнь у человека после операции. Ты доволен своей работой, потому что можешь помочь людям. Ты видишь результат: от безнадёжного состояния до шанса на жизнь. И саму жизнь. Если бы не эти чувства, я бы не работал, потому что это очень тяжело.
О жизни после операции
Мы делали проект по трудоустройству инвалидов — целый год администрация города, а не предприятие, платила зарплату инвалиду. Но желающих работать было пару человек за два года. У нас сейчас инвалидам выгоднее не работать, чем работать. Если он будет работать официально, его лишат льгот. Не всех, конечно, лекарства останутся.
Лучший вид физической нагрузки для реабилитации после трансплантации – скандинавская ходьба. Она всем возрастам покорна. Задействовано 90% мышц, сжигается много калорий. Но желающих ей заниматься среди инвалидов, к сожалению, очень мало. А ведь инвалид не только может, он буквально обязан заниматься физической культурой. Постепенно человек может даже прийти к тренажёрному залу, но это должно быть под наблюдением врача.
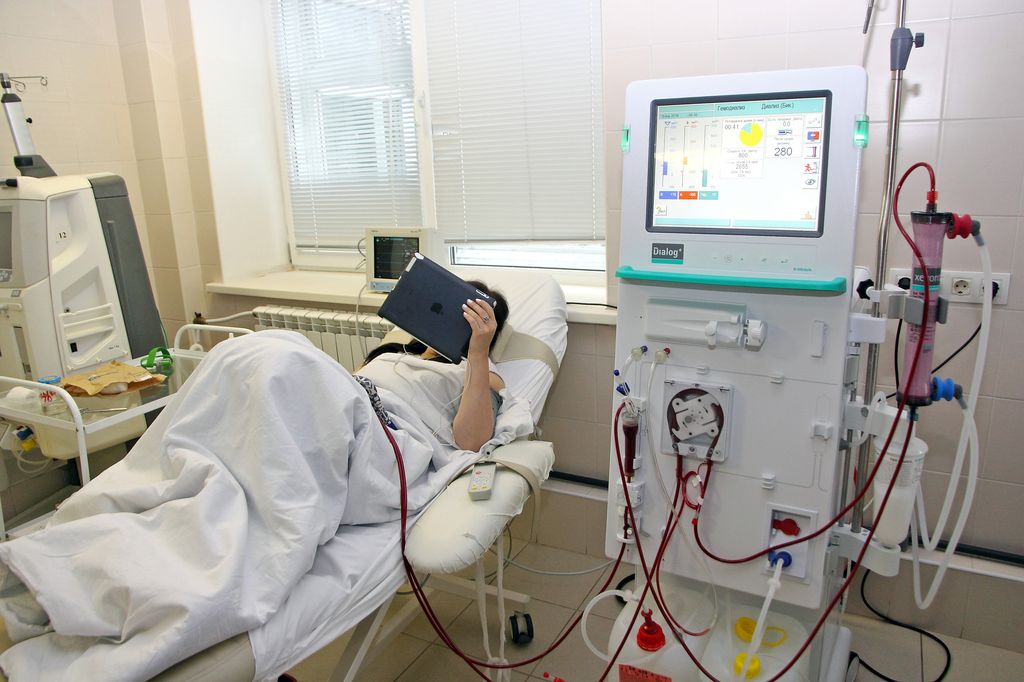
О гемодиализе
Бывает, что мы отказываем реципиенту, потому что из-за особенностей его организма риск смерти от операции выше, чем от гемодиализа.
В Брестской области средний период жизни с гемодиализом 5-7 лет, иногда бывает и 12 лет. Мало кто задумывается о том, что такое гемодиализ. Всё ваше тело будто перепахано. Вся ваша кровь проходит через фильтры машины. И так 3 раза в неделю. Во время сеанса гемодиализа пациент на протяжении 3-4 часов привязан к своей постели. Каждый пациент закреплён за определённым диализным центром и только в нём может проходить процедуру гемодиализа, что значительно ограничивает его возможности покидать пределы своего города.
В Турции сделали свои частные гемодиализные центры, и теперь вы можете ехать отдыхать к ним на море и ходить на процедуры там. И это было бы хорошо перенять. Например, в Беловежской пуще, куда едут туристы. Это такой же бизнес. Болезнь не выбирает, бедный ты или богатый. При должном маркетинге к нам поедут те, кто нуждается в гемодиализе.
О личном
Сейчас я стараюсь больше времени уделять семье, а раньше мог до трёх суток находиться в больнице. Тогда, шесть лет назад, нужно было всё начинать. Сейчас есть схемы работы, есть логистика — и всё благодаря тем суткам, что мы проводили в больницах.
Мне нравится фантастика, потому что она может натолкнуть людей на идеи. Даже безумные идеи позже могут быть воплощены в реальность.
Это миф, что все врачи – атеисты. Думаю, большинство из нас верующие. Я сам человек богобоязненный. Считаю, что в церковь должны ходить не по графику, а по внутреннему желанию. Хотя посты нужно стараться соблюдать, конечно.
К смерти невозможно привыкнуть.
Фото: из личного архива, natatnik.by, intex-press.by












[…] — спасите Республику, Интервью с Юрием Лагодюком, Интервью с Ростиславом Лавринюком, Физики и лирики, или Сноуден — герой нашего времени?, […]